Podejrzenie nowotworu złośliwego powstaje zwykle na podstawie objawów zgłaszanych przez chorego. W zależności od rodzaju i umiejscowienia nowotworu objawy mogą być bardzo różne, np. ślady krwi w stolcu, utrata masy ciała, uporczywy kaszel, powiększenie obwodu brzucha, biegunki, zaparcia, wyczuwalny (albo widoczny) guzek w skórze, pod skórą, w piersi, na szyi itd. Większość tych objawów może występować także w przebiegu chorób nienowotworowych, samo występowanie danego objawu nie może być więc podstawą do rozpoznania nowotworu – konieczne jest przeprowadzenie dalszej diagnostyki.
Jeśli na podstawie zgłaszanych objawów lekarz poweźmie podejrzenie istnienia nowotworu, skieruje chorego na dalsze badania, mające potwierdzić lub wykluczyć wstępne rozpoznanie. Na tym etapie najważniejszym narzędziem są badania obrazowe, takie jak ultrasonografia (USG), prześwietlenie promieniami rentgenowskimi i tomografia komputerowa. W większości przypadków nie ma potrzeby wykonywania najnowocześniejszych badań, takich jak PET czy rezonans magnetyczny (MRI) – ich rola polega raczej na rozstrzyganiu przypadków wątpliwych lub na szczegółowej ocenie choroby w specjalistycznym ośrodku onkologicznym. Trzeba podkreślić, że znaczną większość nowotworów można bardzo dokładnie zobrazować za pomocą klasycznej USG lub tomografii komputerowej, nie ma potrzeby wykonywania drogich i skomplikowanych badań uzupełniających, ponieważ ich wyniki nie wpłyną na plan leczenia.
W jaki sposób potwierdza się wstępne rozpoznanie nowotworu?
Jeżeli na podstawie badań obrazowych stwierdza się nieprawidłowość (guz), to prawdopodobieństwo istnienia nowotworu co prawda się zwiększa, ale nadal nie można z całą pewnością rozpoznać choroby nowotworowej. Istnieje szereg chorób nienowotworowych, które mogą imitować nowotwór złośliwy. Ponieważ w leczeniu chorych na nowotwory złośliwe wykorzystuje się metody, w przypadku których ceną za skuteczność jest występowanie poważnych działań niepożądanych i powikłań, przed podjęciem decyzji o zastosowaniu tych metod trzeba uzyskać pewność, że widoczna nieprawidłowość to nowotwór złośliwy. W tym celu pobiera się fragment guza za pomocą biopsji i przeprowadza się badanie histopatologiczne, czyli ocenę mikroskopową. Tylko w niektórych przypadkach dopuszczalne jest rozpoczęcie leczenia guza bez potwierdzenia, że jest to nowotwór złośliwy (np. operacja z powodu guza trzustki).
Jaka jest rola prześwietlenia rentgenowskiego w podstawowej diagnostyce nowotworów złośliwych?
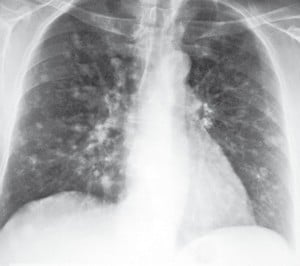
Ryc. 1. Obraz przerzutów do obu płuc w RTG klatki piersiowej
Najstarszym, ale skutecznym i nadal najczęściej stosowanym, badaniem obrazowym jest prześwietlenie promieniami rentgenowskimi (zazwyczaj klatki piersiowej). Na podstawie prześwietlenia klatki piersiowej można stwierdzić obecność guzów w płucach i śródpiersiu (np. raka płuca, nowotworów śródpiersia oraz przerzutów w płucach pochodzących z innych – pozapłucnych – nowotworów). Nie można jednak rozpoczynać leczenia wyłącznie na podstawie uwidocznienia guza płuca na prześwietleniu, nie ma bowiem pewności, że jest to nowotwór złośliwy. Należy najpierw uzyskać materiał do oceny mikroskopowej, czyli przeprowadzić badanie plwociny, biopsję przez ścianę klatki piersiowej lub wykonaną podczas wziernikowania dróg oddechowych (bronchoskopii) albo ocenę popłuczyn z oskrzeli. Jeżeli w płucach stwierdza się wiele guzów, to taki obraz może odpowiadać przerzutom pochodzącym z ogniska nowotworu złośliwego znajdującego się poza płucami. Należy wówczas wykonać inne badania obrazowe, pozwalające na zlokalizowanie guza będącego źródłem przerzutów w innych częściach ciała.
Za pomocą prześwietlenia można ocenić również szkielet i uwidocznić w ten sposób pierwotne guzy kości (niezłośliwe i złośliwe) oraz przerzuty w kościach pochodzące z innych nowotworów złośliwych. W tym przypadku również sama obecność zmiany guzkowej w kości nie oznacza nowotworu złośliwego. Zmiany w kościach mogą być także wyrazem zaburzeń w innych narządach, np. w przypadku nadczynności przytarczyc (gruczołów regulujących stężenia wapnia w organizmie).
Prześwietlenie rentgenowskie jamy brzusznej nie jest pomocne w rozpoznawaniu nowotworów złośliwych jamy brzusznej, ale wykorzystuje się je w ocenie niedrożności jelita, która może być spowodowana nowotworem (u starszych osób nowotwór złośliwy jest najczęstszą przyczyną niedrożności).
Na czym polega mammografia?
Jednym z najważniejszych badań wykorzystywanych w rozpoznawaniu raka piersi jest mammografia. Polega ona na prześwietleniu gruczołu piersiowego w dwóch projekcjach. Badanie wykonuje się profilaktycznie (u kobiet niezgłaszających żadnych objawów) od 50. roku życia (w przypadku obciążeń genetycznych lub w innych specjalnych okolicznościach od 30. lub 40. roku życia), a także diagnostycznie, czyli u kobiet, u których wyczuwa się guzek wymagający oceny radiologicznej. Mammografię wykonuje się także jako badanie kontrolne po leczeniu raka piersi. W wyjątkowych sytuacjach istnieje potrzeba wykonania mammografii u mężczyzn.
Na czym polega rola ultrasonografii w diagnostyce nowotworów złośliwych?
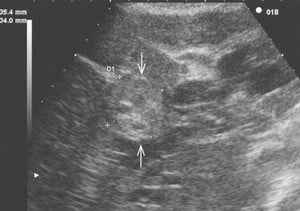
Ryc. 2. Obraz USG raka dróg żółciowych
Ta popularna metoda badania jest tania i bezpieczna; pozwala na szybkie i skuteczne zobrazowanie wielu narządów wewnętrznych. Do jej wad należą: brak możliwości zobrazowania kości oraz narządów otoczonych przez kości (np. mózgu; badanie mózgu jest możliwe jedynie u dzieci, u których jeszcze nie zarosły ciemiączka). Bardzo utrudnione jest również badanie chronionych przez żebra płuc. Gaz zgromadzony w jelitach utrudnia lub czasem wręcz uniemożliwia skuteczne badanie jamy brzusznej. Wynik badania ultrasonograficznego jest w dużym stopniu uzależniony od jakości aparatu i doświadczenia osoby badającej, a także od położenia ciała, stopnia wypełnienia pęcherza moczowego oraz wielu innych czynników. Ze względu na dynamiczny charakter badania uzyskane obrazy dotyczą tylko stanu „tu i teraz”. Z drugiej strony prostota, bezpieczeństwo (praktycznie nie ma przeciwwskazań do wykonania badania) i łatwość obrazowania większości tkanek miękkich sprawiają, że ultrasonografia jest podstawowym badaniem stosowanym w diagnostyce nowotworów.
Obecnie w badaniu USG można wykorzystać zaawansowane technologicznie narzędzia w celu dokładnej oceny trudno dostępnych narządów. Specjalne głowice USG połączone z endoskopem umożliwiają na przykład badanie przełyku. Do oceny gruczołu krokowego oraz ściany odbytnicy wykorzystuje się USG przezodbytnicze, natomiast do oceny narządów rodnych u kobiet USG przezpochwowe.
Jak wykorzystuje się tomografię komputerową w diagnostyce nowotworów?
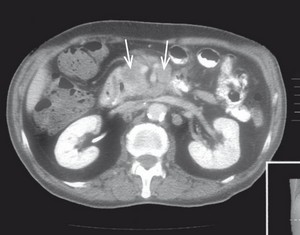
Ryc. 3. Rak trzustki - guz głowy trzustki w obrazie TK
Tomografia komputerowa pozwala na ocenę praktycznie wszystkich części ciała. Po wykonaniu wielu prześwietleń wskazanego obszaru komputer analizuje zgromadzone dane i przedstawia je w postaci przekrojów (zwykle co 5–10 mm). Uzyskany w ten sposób wynik może być oceniany przez licznych lekarzy, a także archiwizowany (w postaci klisz lub danych komputerowych – inaczej niż w przypadku USG). Wadą tomografii komputerowej jest to, że osobę badaną poddaje się działaniu promieniowania, często w dużych dawkach. Jeśli jednak badanie nie jest powtarzane bardzo często, nie zagraża zdrowiu.
Coraz nowocześniejsze komputery połączone z dokładnymi tomografami (tzw. tomografy wielorzędowe) pozwalają na uzyskiwanie bardzo precyzyjnych obrazów narządów wewnętrznych. Pomoc komputerów umożliwia także wykonanie tzw. kolonoskopii wirtualnej – przedstawienia „wnętrza” jelita oraz oceny jego budowy z możliwością poszukiwania polipów, uchyłków, przewężeń – bez konieczności zakładania endoskopu do światła jelita.
Co to jest badanie endoskopowe?

Ryc. 4. Endoskopia górnego odcinka przewodu pokarmowego
Generalnie badania endoskopowe polegają na wprowadzeniu do ciała urządzenia (przez otwory naturalne lub wytworzone chirurgicznie, np. przez przetokę jelitową lub nacięcie w ścianie klatki piersiowej) wyposażonego w źródło światła i system umożliwiający przekazanie obrazu. Dzięki użyciu światłowodów można uzyskać kolorowe obrazy wnętrza danego narządu/przestrzeni, a giętkość urządzenia pozwala na pokonanie naturalnych zakrętów (np. jelita, oskrzela). W ten sposób za pomocą kolonoskopu (tj. giętkiego endoskopu przystosowanego do badania jelita grubego) wprowadzonego przez odbyt można dokonać oceny wszystkich części jelita grubego aż do jego połączenia z jelitem cienkim (nawet do głębokości 180 cm!). Endoskopy umożliwiają pobranie materiału do badania histopatologicznego, dzięki czemu nie tylko można zobaczyć guz, ale także pobrać jego fragment do badania mikroskopowego (tej drugiej możliwości pozbawiona jest wspomniana wyżej kolonoskopia wirtualna).
Czasem, gdy konieczna jest ocena jedynie końcowego odcinka jelita grubego (odbytnicy), nie trzeba stosować długiego kolonoskopu – wykorzystuje się wówczas krótki (20–30 cm) rektoskop.
Bronchoskop (endoskop do badania tchawicy i oskrzeli) działa na tej samej zasadzie, co opisany poprzednio kolonoskop. Inne endoskopy używane do rozpoznawania nowotworów to laryngoskop (do oceny krtani), kolposkop (do oceny pochwy i szyjki macicy), duktoskop (do oceny przewodów mlecznych gruczołu piersiowego) i cystoskop (do oceny pęcherza moczowego).
Czy istnieją inne badania obrazowe?
Jak już wspomniano, istnieje wiele innych badań obrazowych. Ich rola w rozpoznawaniu chorób nowotworowych jest jednak nieporównywalnie mniejsza niż badań omówionych powyżej. Takie badania, jak PET czy rezonans magnetyczny, umożliwiają rozwianie części wątpliwości w przypadkach, w których badania mniej zaawansowane nie dają odpowiedzi. Należy również pamiętać, że nie zawsze badanie droższe i nowocześniejsze jest „lepsze”. Wiele zależy od rodzaju choroby i wielu innych czynników. Przykładowo wykonywanie mammografii u kobiet poniżej 40. roku życia jest wskazane jedynie w niektórych przypadkach, ponieważ ze względu na strukturę piersi u młodszych kobiet dużo lepszym badaniem jest prosta ultrasonografia.
Co to jest scyntygrafia?
Scyntygrafia to badanie, w którym ocenia się niefizjologiczne gromadzenie w organizmie radioaktywnego izotopu. Za pomocą scyntygrafii rejestruje się radioaktywność w poszczególnych narządach i uzyskuje obraz miejsc o wzmożonej aktywności („gorących”) oraz miejsc braku aktywności („zimnych”).
Co to jest rezonans magnetyczny?
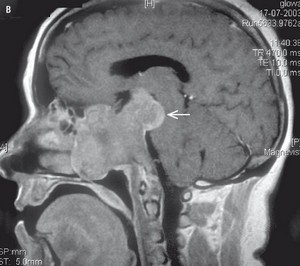
Ryc. 5. Guz podwzgórza widoczny w badaniu MR (rezonans magnetyczny)
W obrazowaniu tą metodą wykorzystuje się występujące w przyrodzie (również w organizmie człowieka) zjawisko jądrowego rezonansu magnetycznego. W badaniu tym można uzyskać obrazy przekrojów ciała do pewnego stopnia porównywalne z obrazami tomografii komputerowej. Należy podkreślić, że nie zawsze obrazy uzyskane za pomocą rezonansu magnetycznego dostarczają lekarzowi więcej informacji niż klasyczna tomografia komputerowa. Procedura badania jest często długotrwała, a chory musi leżeć nieruchomo wewnątrz rejestratora. Dlatego do badania rezonansem magnetycznym nie kwalifikują się osoby cierpiące na klaustrofobię. Bezwzględnym przeciwwskazaniem do przeprowadzenia tego badania są również niektóre rodzaje protez wewnętrznych.
Co to jest PET?
Badanie metodą emisyjnej tomografii pozytronowej (PET) to nowoczesna i bardzo dokładna technika obrazowania. Podobnie jak w przypadku scyntygrafii, do uzyskania obrazu konieczne jest podanie specjalnie znakowanego czynnika. Najczęściej w technice PET wykorzystuje się izotop fluoru sprzężony z glukozą (która jest dla większości komórek organizmu ludzkiego podstawową substancją metaboliczną). Po podaniu izotopu uzyskuje się obrazy regionów ciała o zwiększonej aktywności metabolicznej (czyli o większym zużyciu glukozy). Dzięki temu badaniu można zobrazować nawet bardzo małe ogniska nowotworu, ponieważ cechuje się on większym zużyciem glukozy niż prawidłowe tkanki. Trzeba jednak podkreślić, że także niektóre choroby nienowotworowe (np. zapalne) wiążą się z większą aktywnością metaboliczną (a więc ponadprzeciętnym gromadzeniem glukozy), co z kolei może być przyczyną fałszywego podejrzenia nowotworu złośliwego u osób zdrowych. Dlatego PET należy używać z rozwagą i w uzasadnionych przypadkach. Współcześnie używa się PET sprzężonych z TK – tak połączenie obu metod zwiększa przydatność uzyskiwanego wyniku.
Na czym polega ocena mikroskopowa i jakie rodzaje biopsji stosuje się w diagnostyce nowotworów?

Ryc. 6. Biopsja przezskórna raka płuca (strzałka wskazuje koniec igły)
Ostatnim krokiem na drodze do uzyskania rozpoznania nowotworu jest badanie mikroskopowe: komórek z guza (badanie cytologicznego) lub tkanek guza (badania histopatologiczne).
Badanie pojedynczych komórek (cytologia) ma wiele ograniczeń i nie zawsze pozwala na pełne rozpoznanie. Pomimo to wykonuje się je bardzo często ze względu na łatwość uzyskania materiału, niewielką uciążliwość dla pacjentów i bardzo małe ryzyko wystąpienia powikłań. Biopsja aspiracyjna cienkoigłowa (BAC) polega na wbiciu igły o średnicy 0,6 mm do podejrzanej zmiany i zaaspirowaniu za pomocą strzykawki komórek do badania. Tę biopsję (i inne rodzaje) można wykonywać pod kontrolą ultrasonografii (zwłaszcza gdy guz jest niewielki i trudno wyczuwalny palcami), aby dokładnie trafić końcem igły we właściwe miejsce. Źródłem komórek do badania cytologicznego mogą być również płyn lub wydzielina pobrane z ciała chorego (wyciek z brodawki piersi, płyn z jamy opłucnej [z klatki piersiowej], plwocina, popłuczyny oskrzelowe).
Jednym z ograniczeń badania cytologicznego jest brak pewności, czy uzyskane komórki właściwe reprezentują komórki decydujące o charakterze guza. Może się bowiem zdarzyć, że uzyskano komórki niezłośliwe pochodzące z niewielkiego obszaru otoczonego przez komórki złośliwe. W przypadku uzyskania ujemnego wyniku badania cytologicznego (czyli takiego, w którym nie stwierdzono nowotworu) należy więc zachować ostrożność. Lekarz otrzymujący ujemny wynik badania cytologicznego nie traktuje go jako dowodu, że na pewno nic się nie dzieje. Oczywiście jeśli wyniki badań obrazowych oraz wyniki badania lekarskiego są uspokajające, to ujemny wynik badania cytologicznego stanowi potwierdzenie, że najprawdopodobniej nie ma podstaw do niepokoju. Jeśli jednak wyniki wszystkich badań nie są zgodne, to brak podejrzanych komórek w biopsji nie może stanowić uzasadnienia dla zakończenia diagnostyki (trzeba powtórzyć biopsję cienkoigłową albo wykonać innych rodzaj biopsji).
Badania histologiczne to badanie całej tkanki (a nie pojedynczych komórek). Aby je przeprowadzić, najpierw należy pobrać odpowiedni fragment podejrzanej zmiany, wycinając jej fragment (pobranie wycinka, biopsja nacinająca, biopsja wycinkowa) albo usuwając ją w całości (biopsja chirurgiczna, biopsja otwarta, biopsja wycinająca).
Podobnie jak w przypadku badania cytologicznego, lekarz otrzymujący wynik badania histologicznego, w którym nie stwierdzono nowotworu złośliwego, musi podejść do niego z ostrożnością. Może się bowiem zdarzyć, że fragment tkanki został pobrany akurat z części guza niezawierającej utkania nowotworu złośliwego albo z części objętej martwicą. Czasem zachodzi też konieczność ponownego pobrania materiału, ponieważ do ustalenia pełnego rozpoznania patolog potrzebuje większej ilości tkanki. Chirurg lub lekarz innej specjalności pobierający materiał do badania histologicznego z jednej strony musi pobrać go jak najwięcej, aby zagwarantować możliwość ustalenia precyzyjnego rozpoznania, a z drugiej jest zobowiązany unikać powikłań i niepożądanych następstw (np. krwawienia z dużego guza po pobraniu wycinka).
Pobranie materiału do badania histologicznego może być bardzo trudne, a czasami wręcz niemożliwe. Dzieje się tak, gdy podejrzana zmiana jest zlokalizowana w trudno dostępnych okolicach ciała. Tylko część guzów w jamie brzusznej można nakłuć pod kontrolą USG. Aby pobrać materiał z pozostałych, trzeba najpierw uwidocznić guz. Można to zrobić operacyjnie, otwierając jamę brzuszną (laparotomia zwiadowcza), lub zakładając do jamy brzusznej laparoskop. Podczas tego rodzaju operacji pobiera się jedynie fragment guza do badania.
Źródło zdjęć: Szczeklik A. (red.): Choroby wewnętrzne. Medycyna Praktyczna, Kraków 2006














